Какие процедуры назначают при бронхите
Физиолечение бронхита, какие процедуры назначают врачи?
Физиотерапия — свод лечебных методик, основанных на воздействии физических факторов (тепло, ультрафиолетовое излучение). При бронхитах подобные способы терапевтического влияния носят вспомогательный характер, используются для облегчения симптомов болезни и сокращения периода реконвалесценции. По данным некоторых авторитетных источников физиотерапия не оказывает заметного воздействия на течение воспалительного процесса. Однако многолетний опыт ее применения свидетельствует об обратном.
Чем полезна физиотерапия при бронхите
Физиотерапевтические методики позволяют добиться ряда положительных эффектов, к которым относится:
- стимуляция собственных защитных и регенеративных механизмов;
- расширение сосудов в очаге патологии, усиление кровотока;
- усиление притока кислорода, питательных веществ и иммунных клеток к зоне воспаления;
- возможность снизить дозировки и сократить длительность курса химических лекарственных средств;
- сокращение периода активной фазы болезни.
Помимо вышесказанного, грамотно подобранная физиотерапия имеет профилактическое значение. С помощью рассматриваемых методик удается снизить частоту рецидивов при хронических и рецидивирующих бронхитах. При острых формах физическое воздействие снижает риск бактериальной резистентности к антибиотикам, облегчает отхождение мокроты, способствует купированию воспалительного процесса.
Физиотерапевтические методики
При острых и хронических бронхитах в различных комбинациях используют 8 основных физиотерапевтических методик, к которым относится:
- электрофорез;
- УВЧ;
- магнитотерапия;
- ультрафиолетовое облучение;
- галотерапия;
- массаж грудной клетки;
- ингаляции;
- водные процедуры.
Каждую из приведенных методик следует рассмотреть подробнее.
Электрофорез
Электрофорез — альтернативный метод введения лекарственных препаратов в организм больного. Для этого используется электромагнитное поле, за счет которого средство ионизируется и проникает в глубокие слои кожи. Там происходит его депонирование и постепенное вымывание кровью и лимфой. Таким образом, лекарства, введенные с помощью электрофореза, всасываются постепенно, оказывая щадящее влияние на организм.
Разработаны портативные устройства, позволяющие производить процедуру не только в специализированном кабинете ЛПУ, но и в домашних условиях. С помощью электромагнитного поля могут вводиться противовоспалительные средства, муколитики, солевые растворы, предназначенные для коррекции водно-солевого баланса, бронхолитики, отвары лекарственных трав. Обязательным условием домашнего лечения является предварительная консультация врача-физиотерапевта.
УВЧ — методика, основанная на воздействии высокочастотного электрического поля. Длина волны при этом составляет 7.37 м, а частота 46.68 МГц. Продолжительность процедуры не превышает 20 минут, а полный курс лечения включает в себя 6-12 сеансов. Необходимое количество процедур определяется врачом на основании тяжести воспалительного процесса, переносимости физиолечения пациентом, скорости восстановления.
Основным эффектом УВЧ является стимуляция иммунных процессов, что позволяет сократить время болезни, заставляя организм активнее бороться с инфекцией. Помимо этого, процедура обладает спазмолитическим и обезболивающим действием, облегчает кашель, способствует уменьшению секреции патологической бронхиальной слизи.
Магнитотерапия
Магнитотерапия — воздействие на пациента с помощью магнитного поля. На начальных стадиях болезни его частота составляет 20-25 Гц, при запущенных и хронических процессах — 65-80 Гц. Методика позволяет добиться регенеративного, противоотечного, анальгетического, антисекреторного эффекта. Все это облегчает состояние пациента и сокращает время приема химических лекарственных средств. В качестве самостоятельного метода не применяется.
Ультрафиолетовое облучение
Ультрафиолетовое облучение обладает противовоспалительным, антибактериальным и регенеративным эффектом. В портативных приборах, которые чаще всего применяют для лечения бронхита, используется излучение с диапазоном 230-400 нм. Процедуру проводят на передней и задней поверхности грудной клетки, между лопаток. Для достижения максимального эффекта облучение следует производить с расстояния 10 см, через перфорированный локализатор, изготовленный из медицинской клеенки.
Галотерапия
Галотерапия — лечение с помощью натрия хлорида (поваренной соли). Для этого применяются естественные природные или искусственные соляные пещеры, где аэрозоль действующего вещества создается с помощью специального галогенератора. Соль, распыленная в воздухе и вдыхаемая пациентом, оказывает противомикробное и стимулирующее действие, способствует уменьшению отека. Полный курс солевой терапии включает в себя от 10 до 25 процедур, которые проводятся через день.
В домашних условиях галотерапию можно производить с использованием специальных солевых ламп — емкостей, изготовленных из натрия хлорида, в полость которых помещена небольшая лампа накаливания.
Массаж грудной клетки
Основной целью массажа грудной клетки при бронхитах является усиление оттока мокроты. Поэтому главный прием работы массажиста — постукивание и вибрация. Лучше, если в этом момент тело больного будет расположено под уклоном. Голова и грудная клетка должны находиться несколько ниже уровня таза. Массаж можно производить ежедневно или через день, на протяжении всего периода усиленного дренажа мокроты. Процедура противопоказана при повышенной температуре тела, наличии повреждений на коже в местах ее контакта с руками массажиста, плохой переносимости подобных воздействий.
Ингаляции
Ингаляции — еще один способ введения лекарственных веществ непосредственно в очаг патологии, в обход желудочно-кишечного тракта. Процедура проводится в физиотерапевтическом кабинете ЛПУ или дома с помощью небулайзера. Суть заключается в испарении раствора лекарственного вещества в смеси с физиологическим раствором натрия хлорида. Больной вдыхает пар через маску или другое специальное устройство (мундштук). С использованием небулайзера можно вводить муколитики, бронхолитики, слабый раствор соды.
Водные процедуры
В качестве водных процедур могут использоваться хвойные ванны, горячие ванны для рук и ног. Все это относится к способам отвлекающей терапии, когда физическое воздействие на конечности приводит к оттоку крови от воспалительного очага и уменьшению отечности.
При отсутствии гипертермии возможно посещение бани с использованием веника. Комплексное прогревание организма способствует усилению иммунных реакций, веник обладает отвлекающим действием, вдыхание горячего пара стимулирует локальный иммунитет в зоне воспалительного процесса.
Физиотерапия для лечения детей
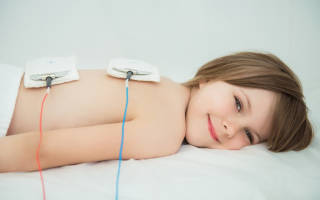
Использование физиотерапевтических методик при лечении пациентов детского возраста является предпочтительным, так как это позволяет уменьшить количество болезненных лечебных процедур (инъекции, бронхоскопия). При этом дозу излучения или вводимых с помощью электрофореза лекарственных средств необходимо корректировать в соответствии с возрастом ребенка.
Процедуры легко переносятся маленькими пациентами. Определенные виды физиотерапии могут вызывать у них повышенный интерес из-за наличия моргающих лампочек и звуков работающей аппаратуры. Это повышает приверженность к лечению. Применяемые методики не отличаются от таковых у взрослых.
Заключение
Несмотря на утверждения отдельных представителей научного мира, физиотерапия является прекрасным вспомогательным средством в лечении острых и хронических бронхитов. При этом ее действие является недостаточно сильным, чтобы использовать физические методы как основной способ восстановления работоспособности бронхов. Наилучший эффект достигается при комплексном подходе, который включает в себя медикаментозное лечение, физиотерапию, ведение здорового образа жизни и исключение фактора, спровоцировавшего начало болезни.
Физиотерапия при бронхите
Бронхит – это воспалительный процесс, поражающий ветви дыхательного горла, встречающийся как у детей, так и у взрослых. Может иметь острое, хроническое или рецидивирующее течения. Комплексный подход в терапии бронхита позволяет справиться с проявлениями заболевания, а при хроническом течении – добиться стойкой ремиссии. Физиотерапия при бронхите – один из обязательных элементов комплекса лечения.
Показания к применению
Физиотерапия при бронхите имеет патогенетическую направленность, предназначена для уменьшения воспаления в органах дыхания.
Показаниями к назначению физиопроцедур являются:
Обструкция бронхов
- наличие в бронхах густой мокроты и связанные с этим нарушения дыхания;
- остро или хронически протекающий бронхит, сопровождающийся обструкцией бронхов;
- хронический бронхит в стадии ремиссии (в качестве профилактики рецидивов).
Применение физиолечения у взрослых и детей направлено на выполнение следующих задач:
- торможение выработки медиаторов воспаления, поддерживающих патологический процесс;
- активизация микроциркуляции в районе воспалительного процесса для ускорения регенеративных процессов;
- некоторые виды физиотерапевтических процедур оказывают местный анестезирующий эффект, облегчают кашель и улучшают общее состояние пациента.
Возможные ограничения
Физиотерапевтические методы лечения показаны не всем. Каждый вид процедур имеет свой набор противопоказаний, но есть и несколько общих моментов. Не назначается физиотерапия пациентам со следующими проблемами:
При высокой температуре тела физиопроцедуры проводить нельзя
- злокачественные опухоли любой локализации;
- острые инфекционно-воспалительные процессы;
- тяжелые патологии сердца и сосудов;
- эпилепсия;
- высокая температура, лихорадочные явления.
Многие виды физиотерапии не используются в лечении грудничков, женщин, ожидающих или кормящих ребенка.
Виды методик против бронхита
Физиотерапевтические процедуры при бронхите могут быть аппаратными, осуществляемыми в специальном кабинете в поликлинике. Также существуют процедуры, относящиеся к физиолечению и проводимые в домашних условиях. Наиболее действенными при различных видах бронхита являются следующие способы лечения:
УВЧ-терапия
- УВЧ;
- электрофорез;
- УФО;
- магнитотерапия;
- ингаляционная или аэрозольтерапия;
- массаж;
- парафинотерапия;
- аппликации озокерита;
- грязевые аппликации;
- хвойные, грязевые ванны.
УВЧ – это методика, которая заключается в воздействии на организм ультравысокочастотного электромагнитного излучения с частотой 27,12 или 39-40 МГц. Процедуры УВЧ назначаются чаще при остром бронхите или рецидиве, рекомендуется олиготермическая доза (мощность от 40 до 100 Вт – конкретную дозировку определяет врач). Пациент при процедуре испытывает легкое ощущение тепла. Помимо общих противопоказаний, УВЧ не делают людям, у которых есть кардиостимулятор.
Процедура проводится в медицинском учреждении, так как для её выполнения необходим специальный аппарат, генерирующий электромагнитное излучение высокой частоты, оснащенный электродами в виде конденсаторных пластин. Пациента располагают лежа на деревянной мебели, подбирают подходящие по размеру пластины, которые ставят в специальные держатели и подводят к области воздействия (рекомендуется влиять на зону корней легких).
Эффект УВЧ основан на благотворном действии, оказываемом электромагнитным полем высокой частоты, на ткани человека. За счет увеличения проницаемости сосудистых стенок под влиянием электромагнитного излучения существенно возрастает поступление в очаг воспаления иммунных и других защитных клеток. Значительно активизируется ток биологических жидкостей: лимфы и крови. Благодаря таким эффектам курс процедур помогает уменьшить выраженность воспаления, повысить иммунитет, расширить просвет пораженных бронхов.
Аппарат для УФО-терапии
УФО-терапия предполагает воздействие на очаг воспаления ультрафиолетовым излучением. Такая процедура способствует активизации кровотока, что обеспечивает улучшение поступления лейкоцитов для борьбы с воспалительным процессом. При применении этой методики можно дозировать длину волны и глубину её воздействия. Короткие волны проникают на небольшую глубину ткани и помогают организму уничтожать патогенные микроорганизмы, а волны средней и большой длины стимулируют иммунные процессы, улучшают образование и усвоение витаминов.
При значительных объёмах бронхиального секрета в ветвях дыхательного горла назначают электрофорез с хлоридом кальция, при отсутствии мокроты – с йодидом калия. Если у пациента наблюдается бронхоспазм, то рекомендуется применять электрофорез с препаратами, снимающими спазм с гладкой мускулатуры. Электрофорез с Гепарином рекомендован к назначению при любом типе бронхита.
Магнитотерапию рекомендуют пациентам с хронически протекающим заболеванием, проводят вне обострения. Процедуры показаны для предупреждения рецидивов и улучшения функционирования бронхолегочной системы. Воздействие магнитных полей улучшает газообмен, нормализует обмен веществ в пораженной области, снимает раздражение с бронхов, разжижает мокроту и способствует её выведению. Магнитные индукторы бывают нескольких видов, некоторые модели предназначены для использования дома.
Магнитотерапия
Некоторые разновидности лечебного массажа (вибрационный, перкуторный) показаны при бронхите. Массаж улучшает кровообращение в пораженной области, активизирует продукцию мокроты и её отхождение.
Процедуры аэрозольтерапии могут проводиться как в условиях медицинского учреждения, так и в домашних условиях. При обструктивной форме болезни рекомендуется делать ингаляции с антисептиками и различными комбинациями отхаркивающих препаратов (подбираются индивидуально врачом). Курс ингаляционной терапии помогает улучшить отхождение мокроты, избавиться от затрудненного дыхания, изменить характер отхаркиваемой мокроты (исчезновение гнойного компонента).
По окончании острого периода, а также вне обострения, пациентам с хронической формой болезни рекомендуются парафинотерапия, бальнеолечение, грязевые, хвойные ванны, аппликации грязями, озокеритом.
Профилактика с помощью физиотерапии
Физиотерапевтические методы используются не только для лечения, но и в целях предупреждения рецидивов, снижения их частоты и тяжести. Назначается проведение профилактических курсов физиолечения дважды в год.
Дыхательная гимнастика
Для профилактики бронхитов рекомендуется заниматься лечебной физкультурой, выполнять упражнения дыхательной гимнастики ежедневно или через день. ЛФК не показана при тяжелых сердечных патологиях и дыхательной недостаточности, остальным пациентам с хроническим бронхитом обязательно нужно выполнять статические и динамические общеукрепляющие упражнения. Наиболее предпочтительным способом физической нагрузки является ходьба. Также специалисты рекомендуют занятия некоторыми техниками йоги.
В целях профилактики бронхита показано санаторно-курортное лечение на горных, морских, местных курортах. Этот метод предполагает комплексное воздействие бальнеологических процедур, вдыхания чистого воздуха, благотворного влияния ультрафиолета, а также соблюдение режима, занятия физкультурой, терренкуры, ингаляции и прочие полезные при бронхите мероприятия.
Необходимо заниматься закаливанием организма, принимать витамины, проводить курсы массажа. Для профилактики также используются такие методы физиотерапии, как УФО, аппликации озокеритом и парафином, грязевые ванны, спелеотерапия.
Физиотерапия – важный элемент комплексного лечения острых и хронических бронхитов. Прежде чем применять физиолечение, необходимо обратиться к врачу, пройти обследование для постановки точного диагноза. Пульмонолог подберет необходимые в конкретном случае процедуры, учтет характеристики патологии, возможные противопоказания и индивидуальные особенности организма.
Физиотерапия при хроническом бронхите
Статья: Физиотерапия при хроническом бронхите
При вязкой и трудно отделяемой мокроте целесообразно использовать ингаляции с 0,1% раствором калия йодида или ферментативными препаратами – химопсином (0,025 г вещества разводят в 5 мл 1 % раствора натрия гидрокарбоната, ингаляции осуществляют от 1-2 раза в день) и трипсином (0,005-0,01 г препарата разводят в 5 мл 1 % раствора натрия гидрокарбоната, ингаляции проводят 1-2 раза в день).
При гнойной мокроте, из физиотерапии, применяют ингаляции панкреатина (0,5 г препарата разводят в 5 мл 1% раствора бикарбоната натрия) или панкреатической дезоксирибонуклеазы (6 мг вещества растворяют в 3 мл изотонического раствора натрия хлорида). Для усиления действия препарата в качестве растворителя можно применить 0,036% раствор сульфата магния.
Как средство, повышающее иммунологическую реактивность и неспецифическую устойчивость организма, применяют раствор продигиозана (50 мкг вещества на процедуру) в виде аэрозолей или электроаэрозолей, которые проводят 1 раз в 3-5 дней; на курс лечения 4-5 процедур. Ингаляции продигиозана хорошо сочетать с проведением на втором этапе электрофореза кальция на область грудной клетки ежедневно; на курс лечения 10-12 процедур. Благоприятное действие оказывает и общее ультрафиолетовое облучение; начинают с 1/4 биодозы и постепенно увеличивают до 3-4 биодоз. Процедуры проводят через день; на курс лечения 15-20 процедур (Ультрафиолетовое общее индивидуальное облучение; Ультрафиолетовое общее груповое облучение).
Физиотерапию необходимо сочетать с процедурами, способствующими закаливанию организма больного: водными – в виде обтирания грудной клетки и всего тела водой постепенно понижаемой температуры с последующими обливаниями и применением душа, аэро- и гелиотерапией, прогулками и сном на свежем воздухе.
Больным хроническим бронхитом необходимо регулярно заниматься лечебной гимнастикой с акцентом на дыхательные упражнения.
При обострениях хронического бронхита рекомендуется индуктотермия на область спины на уровне проекции корней легких (индуктор-диск) в слаботепловой дозе по 10-15 мин ежедневно или через день; на курс лечения 12-20 процедур (методика №83: ПеМП ВЧ на область печени). При наличии бронхообструктивного синдрома, помимо воздействия на корни легких, необходимо назначать индуктотермию последовательно на область проекции надпочечников (на уровне Т h 10-L3).
Индуктотермия противопоказана больным с нарушениями гемодинамики в малом круге кровообращения, выраженной легочной и сердечной недостаточностью, ишемической болезнью сердца. Этим больным назначают ДМВ-терапию.
Воздействия ДМВ проводят последовательно на 2 поля: на уровне T h 4-7 и на уровне Т h 10 по 10 мин; курс 12-15 процедур (ДМВ на область легких).
Эффективность лечения повышается при проведении и один день практически без временного интервала процедуры ДМВ и описанной выше методике и электрофореза кальция (2% раствор). Плотность тока 0,03-0,05 мА/см 2 , продолжительность процедуры 20 мин; на курс лечения 10-12 сочетанных процедур. Эта методика физиотерапии противопоказана больным с бронхоэктазами. Вместо кальция может быть применен электрофорез других лекарственных веществ.
При обострениях хронического обструктивного бронхита назначают импульсное э. п. УВЧ. Процедуры проводят последовательно на два поля: первое поле – T h 4-8, второе поле – T h 9-L1. Длительность импульса 2 мкс, средняя выходная мощность 4,5-6 Вт, продолжительность воздействия 10 мин на каждое поле; на курс лечения 10-15 процедур.
Импульсное э. п. УВЧ с успехом может быть применено у более тяжелого контингента больных, в том числе со значительными нарушениями гемодинамики малого круга кровообращения, сопутствующей ишемической болезнью сердца, легочно-сердечной недостаточностью 2Б стадии, а также в любые сроки после перенесенного кровохарканья.
Применяют НМП в пульсирующем режиме. При этом цилиндрические индукторы располагают на заднебоковые отделы грудной клетки последовательно на уровне T h 4-7 (первое поле) и Т h 9-12 (второе поле) по 10 мин на каждое поле, используют магнитную индукцию 35 мТл. Процедуры назначают ежедневно; на курс лечения 12-18 процедур.
С целью оказания бронходренирующего действия у больных в подострой стадии целесообразно применение СМТ, при этом два электрода 6×10 см располагают параветребрально в межлопаточной области, используют переменный режим, частота модуляции 60-80 Гц, глубина ее 50%, III PP, а затем IV РР по 3-5 мин каждым. Процедуры проводят ежедневно; на курс лечения 10-12 процедур.
У больных с выраженным астматическим компонентом или гипертензией в малом круге применяют эуфиллин-электрофорез-СМТ (по аналогичной методике, режим работы выпрямленный).
Одновременно с применением электротерапии на область грудной клетки следует использовать аэрозоль- и электро-аэрозольингаляции бронхоспазмолитических, антибактериальных, десенсибилизирующих и улучшающих отделение мокроты (в том числе протеолитических ферментов) средств. При обструктивных бронхитах ингаляции бронхолитиков должны предшествовать (с интервалом 20-30 мин) ингаляциям других лекарственных средств, для более глубокого проникновения последних в бронхолегочную систему.
При стихании воспалительных проявлений, в фазе неполной ремиссии могут быть применены скипидарные ванны (от 15-20 мл скипидарной эмульсии на первую ванну до 50-60 мл – на последующие); температура воды 37-39°С. Применяют ванны через день или 2 дня подряд с последующим днем перерыва; на курс лечения 10 процедур (Скипидарные ванны).
В дальнейшем, после стихания обострения, в фазе полной ремиссии, возможно применение и других общих ванн (температура воды 36,5-37°С): радоновых (Общие радоновые ванны), углекислых (Углекислые ванны), хвойных (Хвойные ванны), шалфейных (Шалфейные ванны). Следует отметить, что применение углекислых ванн по методике с понижением температуры воды до 32-28°С большинству больных хроническим бронхитом после его обострения не показано и может быть применено индивидуально в период длительной ремиссии как закаливающее средство.
В теплое время года больным показано климатическое лечение на Южном берегу Крыма, в лесных зонах средней полосы страны (преимущественно больным со скудной мокрой) или в средне- и высокогорных курортных зонах (преимущественно больным с обильной мокротой). Больным хроническим бронхитом с астматическим компонентом в фазе ремиссии показано лечение в условиях микроклимата соляных шахт.