С чего начинается краснуха
Как выглядит краснуха
Сыпь на коже – один из характерных и первых признаков краснухи (кори). Вирусным заболеванием чаще заражаются дети, но иногда болеют и взрослые. Больше вероятности подхватить вирусы осенью и зимой, когда у людей ослабевает иммунитет. Узнайте подробнее, как определить краснуху по основным признакам, чтобы сразу обратиться за диагностикой к врачу.
Признаки краснухи у взрослых
Как проявляется краснуха у взрослых? После заражения воздушно-капельным путем вирус начинает активно распространяться по организму человека. В первые дни симптомы отсутствуют – инкубационный период может длиться от 11 до 24 дней. Сначала начинают увеличиваться в размерах лимфоузлы: это может происходить и в паховой области, и в подмышечной впадине, и во всех местах сразу. При ярком свете у человека происходит сильное слезотечение. Заболевание легко спутать с простудой, потому что присутствуют и боль в горле, и кашель, и заложенность носа.
Картина проясняется, когда становится заметной сыпь красного цвета. Небольшие пятна круглой, овальной формы сначала локализируются на носу, за ушами, затем переходят на туловище, руки, нижние конечности. Высыпания у взрослых другие, чем у малышей: они более выражены. Еще одно отличие – пятна часто сливаются, образуя огромные эритематозные образования. Они держатся примерно неделю, далее бесследно проходят. Специфический симптом заболевания – сыпь отсутствует на подошвах стоп, ладонях. Болезнь страшна при беременности: при обнаружении пятен нужно срочно идти к врачу.
Признаки краснухи у ребенка
Заболевание практически не встречается у грудничков – во время беременности малышу передаются от матери антитела к тем инфекциям, с которыми ранее сталкивался организм женщины. Как выглядит краснуха в детском возрасте? Типичные симптомы болезни заметны по окончании инкубационного периода. После попадания вирусов на миндалины, гортань, слизистые зева всасывание в кровь проходит около 10-11 дней, далее у малыша начинают увеличиваться лимфатические узлы подмышечной, паховой, подчелюстной группы. Через несколько дней они становятся заметны в затылочной области.
Признаки краснухи у детей часто напоминают корь и скарлатину во многом из-за характера высыпаний. Красные пятнышки появляются стремительно, быстро охватывают всю поверхность тела. Первые локализуются на шее, лице, голове, в дальнейшем распространяются на спину, ягодицы, поверхность конечностей. Когда пятна покрывают тело, на лице или шее они могут исчезнуть. Из-за них малыш постоянно чешется. Краснота проходит через 3-4 дня.
Первые признаки краснухи
Симптомы краснухи у ребенка или взрослого появляются стремительно одна за другой, при этом их очень легко спутать с ОРЗ. Особенно опасно коревое заболевание для женщин – если они заражаются на начальных сроках беременности, может наступить внутриутробная смерть плода. Как начинается краснуха:
- Сначала появляются такие симптомы: заложенность носа, боль в горле, слабость, сонливость, температура.
- Далее становятся заметны увеличенные лимфатические узлы и их припухлость. При пальпации отмечается болезненность.
- Самый характерный симптом при диагностике – красные пятнышки.
Какая сыпь при краснухе
Для заболевания характерна сыпь в виде пятен или папул. Она появляется на лице, затем в течение считанных часов распространяется по телу. Излюбленные места – спина, ягодицы, разгибательная часть рук, иногда единичные высыпания появляются на слизистой оболочке рта. Размер пятен у болеющих – от горошка до чечевицы. В первый день они яркие, заметные, со второго дня более бледные, скудные. После исчезновения может остаться пигментация. По сравнению с инфекционными болезнями сыпь выглядит более мелкой, у маленьких пятна не сливаются между собой.
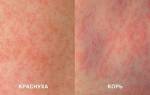
Фото: как выглядит сыпь при краснухе
Как выглядит краснуха, являющаяся заразной? На начальной стадии высыпания всегда появляются на лице. Больше всего их на щеках, в области ушей, в носогубной области. На фото видно, как они выглядят. Недуг, как и родственная корь, поддается самостоятельной диагностике также по увеличению заднешейных, затылочных лимфоузлов. На фото заметно, что кожа над ними выглядит воспаленной – она вся в характерных высыпаниях.
Краснуха
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией. Вирус краснухи внедряется в организм через слизистую дыхательных путей, куда он попадает с вдыхаемым воздухом. Инкубационный период длится от 10 до 25 дней. Типичными для краснухи признаками является появление сыпи вначале на лице, ее быстрое распространение по всему телу и отсутствие на коже ладоней и подошв. Диагноз краснухи устанавливается клинически.
Общие сведения
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией.
Характеристика возбудителя
Краснуху вызывает РНК-содержащий вирус рода Rubivirus. Вирус мало устойчив к факторам внешней среды, легко инактивируется под действием ультрафиолетового облучения, нагревания, химических дезинфицирующих средств. Вирус может сохранять свою жизнеспособность в течение нескольких часов при комнатной температуре, легко переносит замораживание.
Резервуаром и источником возбудителя краснухи является больной человек. При этом заболевание может протекать как с клинической симптоматикой, так и в латентной, стертой форме. Выделение вируса начинается за неделю до проявления экзантемы и продолжается 5-7 дней после. При врожденной краснухе у детей возбудитель выделяется с секретом слизистой носоглотки, мочой (иногда с фекалиями).
Краснуха распространяется с помощью аэрозольного механизма передачи преимущественно воздушно-капельным путем. Возможно заражение контактно-бытовым путем при общем пользовании игрушками, посудой. Заражение через руки и предметы быта эпидемиологически не значимо. При заражении краснухой беременных осуществляется трансплацентарная передача инфекции плоду. Ввиду слабой стойкости вируса заражение краснухой требует более тесного общения, нежели передача возбудителей ветряной оспы, кори.
Естественная восприимчивость человека – высокая. В особенности – у женщин детородного возраста, преимущественно 20-29 лет. Входными воротами инфекции являются слизистые оболочки верхних дыхательных путей, иногда – поврежденные кожные покровы. Размножение и накопление вируса происходит в регионарных лимфатических узлах. Размножившийся вирус распространяется с током крови, поражая другие лимфатические узлы и оседая в кожных покровах, при этом провоцируя иммунный ответ. Сформировавшиеся антитела атакуют вирус и очищают организм. Постинфекционный иммунитет стойкий, пожизненный.
Симптомы краснухи
Инкубационный период краснухи составляет 10-25 дней. Заболевание у взрослых обычно начинается с продромальных признаков: повышения температуры (иногда может достигать довольно высоких значений), недомогания, слабости, головной боли. Нередко отмечаются умеренный насморк, сухой кашель, першение в горле, слезотечение, светобоязнь. Осмотр может выявить легкую гиперемию зева и задней стенки глотки, раздражение конъюнктивы. Эти симптомы сохраняются обычно от одного до трех дней. У детей катаральные признаки чаще всего отсутствуют.
В начальном периоде заболевания как у взрослых, так и у детей отмечается лимфаденит преимущественно затылочных и среднешейных лимфатических узлов. Лимфоузлы увеличены в размере, на ощупь болезненны. Лимфаденит может сохраняться до 2-3 недель. После катарального периода появляются высыпания. Появлению сыпи обычно предшествует кожный зуд.
В 75-90% случаев сыпь появляется в первый же день болезни, сначала на лице и шее, за ушами, под волосами. В некоторых случаях сыпь может распространяться из иной локализации. За сутки сыпь покрывает различные участки кожи за исключением ладоней и подошв. В особенности характерны высыпания на ягодицах, спине, разгибательных поверхностях конечностей, в редких случаях выявляется мелкая единичная энантема слизистой оболочки рта (пятна Форхейма). Сыпь мелкая, пятнистая, не возвышающаяся над поверхностью кожи. Пятна красные или розовые, округлые, с ровными краями, кожные покровы вокруг элементов сыпи не изменены. У взрослых элементы сыпи нередко сливаются, для детей сливная экзантема не характерна.
В период высыпания температура тела сохраняется в пределах нормы, либо повышается до субфебрильных цифр, отмечается полилимфаденит. Иногда имеют место миалгии и артралгии, могут проявляться симптомы диспепсии, умеренная гепатоспленомегалия. Женщины часто отмечают симптоматику полиартрита. Сыпь обычно сохраняется около 4 дней, после чего быстро исчезает, не оставляя последствий. В целом краснуха у взрослых протекает практически так же, как и у детей, но тяжесть и продолжительность течения обычно более значительна, более яркая катаральная симптоматика, обильная сливная сыпь, признаки лимфоаденопатии менее выражены, могут вовсе не отмечаться больными.
Осложнения краснухи
Осложнения при краснухе не часты, как правило, возникают в результате присоединения бактериальной инфекции. Преимущественно среди таковых встречаются вторичные пневмонии, ангины, отиты. Иногда краснуху осложняет артрит, тромбоцитопеническая пурпура. У взрослых в редких случаях возможно развитие осложнений со стороны нервной системы: энцефалита, менингоэнцефалита, энцефаломиелита.
Большую опасность представляет краснуха в случае ее развития у беременных женщин. Инфекция не оказывает заметного влияния на организм матери, но имеет крайне неблагоприятные последствия для плода: начиная от врожденных пороков развития до внутриутробной смерти. Вероятность формирования пороков развития напрямую зависит от срока беременности, на котором произошло заражение краснухой. Та же зависимость прослеживается в отношении возникновения врожденной краснухи: у матерей, заболевших на 3-4 неделе беременности, риск патологии младенца составляет 60%, при поражении женщины после 13-14 недели – сокращается до 7%.
Диагностика краснухи
Методам специфической серологической диагностики краснухи имеют ретроспективное диагностическое значение, поскольку производится исследование парных сывороток с интервалом в 10 дней. Определяют нарастание титров иммуноглобулинов М и G с помощью РСК, ИФА, РТГА или РИА.
Кроме того, серологический анализ и постановка реакции бласттрансформации лимфоцитов производится у беременных женщин, имевших контакт с лицами, больными краснухой, для выявления инфицированности и вероятности поражения плода. Анализ сыворотки крови беременной женщины производят в максимально ранние сроки и не позднее 12 дня после контакта с больным. Выявление иммуноглобулинов G в эти сроки обычно свидетельствует о перенесении ранее инфекции и имеющемся иммунитете к ней, что позволяет безбоязненно сохранять беременность. Появление антител только во второй сыворотке (преимущественно иммуноглобулины М) говорит об имеющем место активном инфекционном процессе, могущем негативно сказаться на развитии плода.
К неспецифическим методам лабораторной диагностики краснухи можно отнести общий анализ крови. Картина крови, как правило, показывает лимфоцитоз при общей лейкопении, повышение СОЭ. У взрослых в крови могут обнаруживаться плазмоциты. Дополнительные методы диагностики при краснухе необходимы в основном при подозрении на развитие осложнений. Диагностика пневмонии проводится при помощи рентгенографии легких. При неврологических нарушениях проводят ЭЭГ головного мозга, реоэнцефалографию, Эхо-ЭГ. Возникновение отита требует консультации отоларинголога.
Лечение краснухи
Как правило, краснуха лечиться амбулаторно, госпитализация осуществляется только в случае развития опасных осложнений. Этиотропного лечения краснухи не разработано, в большинстве случаев выздоровление наступает самостоятельно вследствие элиминации вируса в результате сформировавшегося иммунного ответа.
Терапия в случаях тяжелого течения заключается в назначении симптоматических и патогенетических препаратов (дезинтоксикационная терапия, жаропонижающие средства седативные, антигистаминные препараты). При развитии краснушного артрита назначается хлорохин на 5-7 дней. Развитие неврологических осложнений служит показанием к назначению преднизолона, дегидратационной терапии. Врожденная краснуха на сегодняшний день лечению не поддается.
Прогноз и профилактика краснухи
В подавляющем большинстве случаев прогноз благоприятный, заболевание заканчивается полным выздоровлением без каких-либо последствий. Ухудшается прогноз в случае развития краснушного энцефалита. Особое значение имеет краснуха в акушерской практике. Перенесение инфекции матерью может иметь крайне неблагоприятные последствия для плода. Разнообразие вероятных пороков развития плода (врожденная катаракта, глухота, пороки сердца, микроцефалия и др.) при краснухе беременных тем шире, чем раньше имело место заражение.
Специфическая профилактика краснухи в развитых странах производится с помощью плановой вакцинации живой ассоциированной вакциной от кори, паротита и краснухи. Кроме того существуют моновакцины. Вакцинация против краснухи производится двукратно, первый раз в возрасте 12-16 месяцев, затем ревакцинация в 6 лет. Кроме того, в дальнейшем нередко ревакцинации подвергаются девочки подросткового возраста и молодые женщины.
Экстренная профилактика осуществляется контактным детям и беременным женщинам с помощью введения противокраснушного иммуноглобулина. Больные краснухой находятся в изоляции вплоть до 5 дня после возникновения высыпания. Специальных карантинных мероприятий в отношении больных и контактных лиц не производится.
Краснуха у детей – симптомы и лечение
Краснуха у детей является одним из наиболее распространенных инфекционных заболеваний. По ряду признаков это заболевание имеет сходство с корью. Чаще всего протекает достаточно легко, но приятного в этом мало. Осложнения не отличаются массовостью, однако могут создать проблемы.
Вирус, в основном, передается воздушно капельным путем, однако может быть передан внутриутробно заболевшей беременной женщиной. Если рождение ребенка прошло без последствий, то следующий этап возможностей инфицирования приходится на промежуток от одного года, до семи лет. В последующие годы риск заболевания уменьшается.
Что такое краснуха
Краснуха – это острое заболевание инфекционного генеза, отличающееся воздушно-капельным механизмом инфицирования и поражающее преимущественно пациентов младшего возраста (краснуха у взрослых встречается гораздо реже).
Возбудителем краснухи является Rubella virus (относится к роду Rubivirus, который входит в семейство Togaviridae). К характеристикам вируса Rubella следует отнести слабую устойчивость жизни во внешней среде. Однако он способен выжить длительное время при низких температурах, вплоть до замороженного состояния.
Заболеваемость краснухой значительно повышается в период смены сезонов.
Главными симптомами краснухи являются мелкопятнистые высыпания, увеличенные лимфоузлы (преимущественно затылочные, подчелюстные, зашейные и т.д.), а также умеренно выраженная лихорадочная и интоксикационная симптоматика.
Код краснухи по МКБ10 В06. При наличии осложнений заболевание кодируется как В06.8. Неосложненные формы краснухи кодируются В06.9.
Эпидемиология заболевания
Вирус краснухи отличается низким уровнем устойчивости к воздействию факторов окружающей среды. Он в течение тридцати секунд погибает при воздействии ультрафиолетового облучения и в течение двух минут при кипячении.
В условиях низких температур вирус может долго сохранять жизнеспособность и активность. С этим связано то, что вспышки краснухи регистрируются преимущественно в холодное время года (зима-весна).
Источником краснушных вирусов являются больные краснухой (в том числе и пациенты с бессимптомными и стертыми формами болезни) или здоровые носители вируса.
У малышей с диагнозом «врожденная краснуха», вирусы могут выделяться с мочой, калом и частичками мокроты до двух лет после рождения.
Передача вируса осуществляется воздушно-капельно и трансплацентарно (во время беременности).
Естественная восприимчивость людей к краснушным вирусам крайне высокая. Заражение происходит даже при коротком контакте с пациентом.
Дети младше шести месяцев, рожденные от вакцинированных или ранее болевших краснухой матерей, обладают иммунитетом к данному заболеванию.
После перенесенной инфекции у пациента происходит формирование стойкого и пожизненного иммунитета. Повторные случаи краснухи регистрируются в единичных случаях.
Будущим мамам необходимо выполнить анализ на антитела к краснухе. При отсутствии иммунитета к данному заболеванию, женщинам рекомендована прививка от краснухи (минимум за три месяца, до планируемого зачатия).
Вакцина от краснухи может вводиться в виде моновакцины или в составе прививки КПК (корь-краснуха-паротит).
Краснуха у детей – профилактика
Проведение плановой профилактики краснухи и других управляемых инфекционных патологий (инфекционные болезни, против которых существуют прививки) играет важную роль в предупреждении появления вспышек заболевания.
Планово вакцина против краснухи проводится в составе КПК детям в двенадцать месяцев и повторно – в шесть лет. При отсутствии у пациента плановой вакцинации, прививку от краснухи рекомендовано выполнять всем девочкам старше тринадцати лет, не болевшим ранее краснухой.
Вакцинация от данного заболевания не проводится:
- пациентам с подтверждено высоким уровнем антител к вирусу краснухи;
- беременным женщинам;
- пациентам с индивидуальной непереносимостью компонентов вакцины;
- лицам с острыми патологиями соматического или инфекционного генеза.
Читайте также по теме
Пациентам с иммунодефицитными состояниями вакцина может вводиться только после проведения комплексного обследования и консультации иммунолога.
После введения вакцины развитие специфического иммунитета происходит в течение пятнадцати суток от постановки прививки.
Как правило, вакцинация против возбудителя краснухи переносится хорошо. Нежелательные эффекты развиваются крайне редко.
Побочные воздействия от введения моновакцины могут проявляться лихорадочной симптоматикой, экзантемой, лимфоаденопатией.
Неспецифическая профилактика краснухи
Неспецифические профилактические мероприятия заключаются в ограничении контактов с больными краснухой, а также изоляции пациентов с краснухой на пять дней от момента появления у них сыпи.
В проведении дезинфекции и разобщении контактировавших с больным лиц нет необходимости.
Как развивается краснуха
Внедрение краснушных вирусов осуществляется в слизистых, выстилающих респираторный тракт. Массивное поступление вирусов в кровь (вирусемия) наблюдается уже в периоде инкубации.
Дальнейшее размножение вирусных частиц происходит в тканях лимфатических узлов (на данном этапе заболевания происходит развитие полиаденопатии), также в кожных покровах (следствием этого является развитие сыпи).
На поздних сроках чувствительность плода к вирусу краснухи ниже, чем на ранних сроках беременности.
Краснуха – симптомы у детей и взрослых
Классическая краснуха у детей и взрослых протекает с развитием специфических синдромов:
- интоксикационного;
- лимфоаденопатического;
- респираторного;
- лихорадочного;
- экзантемного.
Интоксикационный синдром при краснухе у взрослых и детей проявляется появлением недомогания, слабости, вялости, головных болей, артралгии и миалгии, тошноты и снижения аппетита.
Лихорадочная симптоматика характеризуется повышением температуры, появлением озноба.
Поражение респираторного тракта проявляется катаральной симптоматикой. Больных беспокоит легкий насморк, редкий кашель. Также часто отмечается умеренная гиперемия задней стенки глотки.
Кашель при краснухе у детей сухой, непродуктивный. При развитии ринита отмечается чихание, заложенность носа и отхождение из носовых ходов жидкого, прозрачного содержимого.
В единичных случаях, при краснухе у детей отмечаются единичные геморрагические элементы на слизистой ротоглотки и бледно-розоватые пятнышки на слизистых мягкого неба (пятнышки Форхгеймера).
Поражение лимфоузлов при краснухе у детей и взрослых является обязательным симптомом заболевания. Лимфоаденопатия часто появляется не только до возникновения сыпи при краснухе, но и до появления катаральной симптоматики.
Нормализация размеров лимфатических узлов начинается через несколько суток после исчезновения сыпи.
Лимфатические узлы при краснухе у детей не спаянные, умеренно болезненные или безболезненные при пальпации, плотные, подвижные. Синдром флюктуации (признак нагноения) отсутствует.
Кожа над воспаленными лимфатическими узлами не изменена. Отек окружающих мягких тканей не наблюдается. Размер лимфатических узлов может варьировать от одного до двух сантиметров в диаметре (более выраженное увеличение лимфатических узлов наблюдается крайне редко).
Лимфоаденопатия при краснухе у детей и взрослых носит доброкачественный характер. Нагноение не характерно и может отмечаться в единичных случаях, при присоединении вторичной бактериальной инфекции у пациентов с иммунодефицитными состояниями.
В таком случае пораженный лимфатический узел становится резко болезненным, появляется размягчение в центре и синдром флюктуации при пальпации. Кожа над лимфоузлом гиперемирована и напряжена.
Сыпь при краснухе носит мелкопятнистый (реже крупнопятнистый или пятнистопапулезный) характер. Диаметр мелкопятнистых высыпаний составляет пять-семь миллиметров.