Все о пролежнях у лежачего больного
Пролежни у лежачего больного — признак перед смертью
У лежачих больных при недостаточно качественном уходе за кожей могут образовываться пролежни, представляющие собой омертвление тканей от самой кожи до мышц и костей. Этот недуг настигает около 20% всех больных с ограниченной подвижностью. Чаще ему подвержены люди старше 70 лет. Пролежни перед смертью формируются из-за длительного сдавливания мягких участков кожи. Это обусловлено общей слабостью пациента и сниженной двигательной активностью.
Смерть от пролежней возникает при достаточно запущенных случаях, когда о больном практически не заботятся и не уделяют ему должного внимания.
Как взаимосвязаны пролежни и смерть
На вопрос родственников, сколько до смерти, если появились пролежни, можно ответить, что летальный исход наступает не столько от самих пролежней, сколько от осложнений, вызвавших их. В зависимости от общего состояния больного, от степени его подвижности и качества ухода характер повреждений тканей меняется. Последовательно развиваясь, пролежни значительно угнетают физическое и эмоциональное состояние лежачего пациента. И это в ряде случаев приводят к кончине.
| Стадия | Характерные признаки |
| 1 – нарушение циркуляции | Заметное стойкое покраснение кожи без повреждений. |
| 2 – некротические изменения | Омертвление верхних и глубоких слоев кожи. |
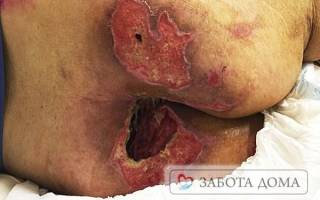
| 3 – язвообразование | Образование язв, глубиной до мышц. |
| 4 – прогрессирующий глубокий некроз | Глубокие язвы, достигающие костной ткани. |
Повреждения кожных покровов чрезвычайно болезненны для ослабленного человека – на этом фоне появляются зуд, покалывание и жжение. В некоторых местах образуются ярко-розовые пузыри, в других – тяжело заживающие язвы. Такое состояние сложно пережить и эмоционально. Поэтому многие пациенты начинают думать, что пролежни — признак смерти. При таком настроении больного родственники должны успокоить подопечного, объяснив, что н а первых двух стадиях при должном уходе пролежни хорошо лечатся.
Что может вызвать смерть при пролежнях
Однако людям, обеспечивающим уход, важно знать, что у гроза жизни может возникнуть, если процесс развития пролежней достигнет третьей или четвертой стадии. На этих этапах у ослабленных больных формируются открытые раны, поэтому риск появления инфекции на коже и мягких тканях очень высок. Процесс может усугубиться присоединением вторичной инфекции. Особенно опасны микроорганизмы такие, как стафилококк, стрептококк, кишечная и синегнойная палочки. Именно это и может привести к смерти.
Список осложнений пролежней, которые могут привести к смерти:
- Флегмона – представляет собой специфическое гнойное воспаление жировой клетчатки под кожей, быстро распространяющееся в соседние ткани. Припухлость лоснится и не имеет ограничений. Сопровождается появлением свищей с гноем.
- Рожа – локальное гнойное воспаление кожи. В месте пролежня виден основной симптом – ярко-красная плотная припухлость, которая при касании – холодная.
- Сепсис – тяжелое и опасное для жизни осложнение. Поражается весь организм в целом. Может присоединяться септическая пневмония и прогрессирующая печеночно-почечная недостаточность. Развитие гнойных метастазов в крупных органах приводит часто к смерти, если не была оказана специализированная помощь.
- Остеомиелит – процесс, затрагивающий костную ткань, расплавляя и разрушая её. Состояние затрагивает чаще бедренную кость (её головку), затылочную и пяточные кости.
- Гнойный артрит.
Одним из самых грозных осложнений является омертвление в области крестца глубоких пояснично-крестцовых мышц, которые прикрывают полость малого таза и крестцовый канал. Если некротический процесс затронул эту область и смог «прорваться» в таз, то практически всегда это приводит к смерти.
При развитии таких осложнениях родственников часто волнует вопрос: сколько осталось жить с пролежнями? Врачи утверждают, что прогноз зависит как от проявлений основного заболевания, из-за которого больной потерял способность активно двигаться, так и от силы инфекционного процесса. Совокупность обоих факторов диктует скорость наступления выздоровления или смерти. Невозможно точно установить, сколько проживет тот или иной пациент: в случаях рожи, флегмон и артритов – процесс может длиться как дни, так и недели; в случаях же сепсиса и остеомиелита – счет идет на часы до смерти.
Как не допустить развития пролежней
Не реже заботящиеся люди переживают по поводу, сколько живут с пролежнями. Здесь ответ однозначен: чем быстрее будут приняты меры для их устранения, тем больше шансов у человека избежать смерти. Адекватная и грамотная забота родственников помогает не только избавиться от пролежней и начавшихся осложнений, но и улучшить отношения между людьми. Поэтому опекунам важно знать, какие меры предпринимать при обнаружении у больного человека пролежней.
Лечение
На первой и второй стадия развития, когда пациента беспокоят отек и зуд, специфических врачебных действий не требуется. Уместными манипуляциями здесь выступят легкий не агрессивный массаж, использование противопролежневых приспособлений (кроватей, матрасов, подушек, кругов, валиков), средств (мазей, растворов, порошков) .
Когда же начнут формироваться инфицированные раневые полости, необходимо переместить лежачего больного в стационар для грамотной терапии антибиотиками и возможного проведения хирургической операции. Очищение пролежней от омертвевших клеток и гноя проводят в отделении гнойной хирургии, после чего дренируют раны. Далее лечение продолжают на дому с использованием перевязочных бинтов с лекарственной пропиткой. Гигиену кожных покровов проводят специальными растворами, мазями, лосьонами.
Примечание. При постоянной профилактике и адекватном лечении вопросы взаимосвязи пролежней и смертельного исхода становятся неактуальными.
Меры профилактики
Из средств, способных предотвратить появление пролежней, самым эффективным является противопролежневые матрасы. Они бывают динамичными и статическими. Первый вариант укомплектован специальным компрессором, способным поддувать воздух в различные отсеки матраса, осуществляя тем самым массажный эффект. Вторая разновидность принимает формы тела. За счет этого равномерно распределяется нагрузка на всю площадь матраса.
Для того чтобы предотвратить пролежни и их осложнения, которые могут привести к смерти, помимо использования специального матраса, необходимо проводить правильный регулярный уход за обездвиженным человеком. Для этого следует:
- Каждую пару часов изменять положение его тела.
- Использовать валики, которые будут поддерживать конечности и заполнять промежутки между телом и постелью.
- Осуществлять гигиенический уход за кожей не менее двух раз в сутки.
- Перестилать кровать, как минимум, дважды в день, не допуская образования складок.
- Регулярно убирать лишнюю влагу с поверхности кожи больного.
У лежачего больного без должного ухода появляются пролежни, которые многие считают признаками перед смертью. Чтобы не возникало таких мыслей, необходимо внимательно следить за недееспособным человеком и выполнять все условия профилактики пролежней. Помните, что во многом от действий ухаживающего, его отношения к пациенту зависит, как и сколько сможет прожить больной на этом свете.
Видео
Как лечить пролежни?
Причины появления пролежней
Когда человек длительное время находится без движения в лежачем или сидячем положении происходит нарушение местного кровообращения в областях, где мягкие ткани подвержены давлению костных выступов и жесткой поверхности кровати или кресла. В таких местах без должного ухода и профилактических мер могут появиться пролежни, или некроз кожи. Чаще пролежни возникают у людей, прикованных к постели, с сахарным диабетом, людей с большим весом, а также пациентов с ушибом спинного мозга, повреждениями нервных стволов, с травмами при неправильно наложенном гипсе.
Пролежни возникают в области крестца, больших вертелов, также могут появляться в области коленей, края таза или локтей при положении тела на боку.
Существует несколько стадий развития некроза кожи:
- На первой стадии можно заметить, что кожа в уязвимом месте становится сначала бледной, затем краснеет. Происходит гиперемия кожи, которая может исчезнуть при смене положения тела.
- Вторая фаза характеризуется видимым истончением кожи и появлением пузыря.
- Далее происходит повреждение кожи и мышечной ткани.
- На самой тяжелой стадии может происходить повреждение сухожилий и даже костной ткани.
Профилактика и лечение пролежней у лежачих больных и пожилых людей
Чтобы не доводить до осложнений, важно проводить профилактические мероприятия.
- Во-первых, нужно стараться снижать постоянное давление на мышечную ткань, переворачивая и меняя положение тела. Это критически важно, особенно, на ранних стадиях появления гиперемии кожи. Для профилактических целей достаточно переворачивать лежачего 1 раз в 2-3 часа.
- Во-вторых, нужно сбалансировать питание. Для выработки защитного коллагена и ускорения процессов заживления и восстановления кожи потребуется белковая пища (не менее 20% от общего объема пищи,
120 гр.). В рационе обязательно должны присутствовать фрукты и овощи. Также рекомендуется употреблять большое количество воды (при отсутствии противопоказаний) не менее 1,5 л., а вот от употребления сахара и сахаросодержащих продуктов лучше отказаться.
Чем лечить пролежни у лежачих больных в домашних условиях?
Если недостаточно профилактических мероприятий и некроз кожи достиг предельного уровня и появился гной, назначают антибиотики. При необходимости проводят оперативное лечение – иссечение омертвевших тканей. Такое лечение направлено на то, чтобы не допустить переход сухого некроза во влажный.
Чем лечить пролежни у лежачих больных на более ранних стадиях?
Само лечение должно соответствовать стадии заболевания. На начальных стадиях пролежней, даже когда есть открытые раны, возможно лечение в домашних условиях. Когда кожа краснеет, достаточно использовать защитные кремы с цинком и повязки с нанесением ранозаживляющего крема. Лечебные повязки активно влияют на рану (очищают от гноя и некроза, стимулируют регенерацию тканей) и одновременно поддерживают оптимальные условия для влажного заживления. При этом из лечения исключаются: марганцовка, йод, зелёнка и перекись водорода. Эти средства вызывают ожог тканей и плохо помогают заживлению. К лечению приступают только, предварительно очистив пролежень от некротических тканей и гноя при помощи специальных средств. Под повязками понимают не только привычный текстиль (марля, сетка, нетканое полотно), но и плёнки, губки, гидроколлоиды, гели и их комбинации. Такие повязки дренируют поверхность и поддерживают оптимальный микроклимат.
Глубокие пролежни 4-й степени (на копчике, ягодицах, пятках и др.), когда рана покрыта коркой, нужно лечить с применением салфеток со специальным раствором. Они помогают сначала перевести некроз во влажное состояние. А далее приступают к лечению.
Малышева Татьяна
Фельдшер высшей категории